Sức khỏe là vốn quý nhất của mỗi người dân và của cả xã hội. Đầu tư cho bảo vệ, chăm sóc và nâng cao sức khỏe của nhân dân là đầu tư cho sự phát triển của đất nước.
.jpg)
Với sự cố gắng không ngừng nghỉ để thực hiện sứ mệnh đặc biệt trong chăm lo sức khỏe nhân dân, thời gian qua, ngành Y tế đã đạt được rất nhiều thành tựu nổi bật, trong đó, nhiều ca bệnh hy hữu, khó khăn đã được các y, bác sĩ thực hiện thành công một cách ngoạn mục.
Khẳng định trình độ trên bản đồ ghép tạng thế giới
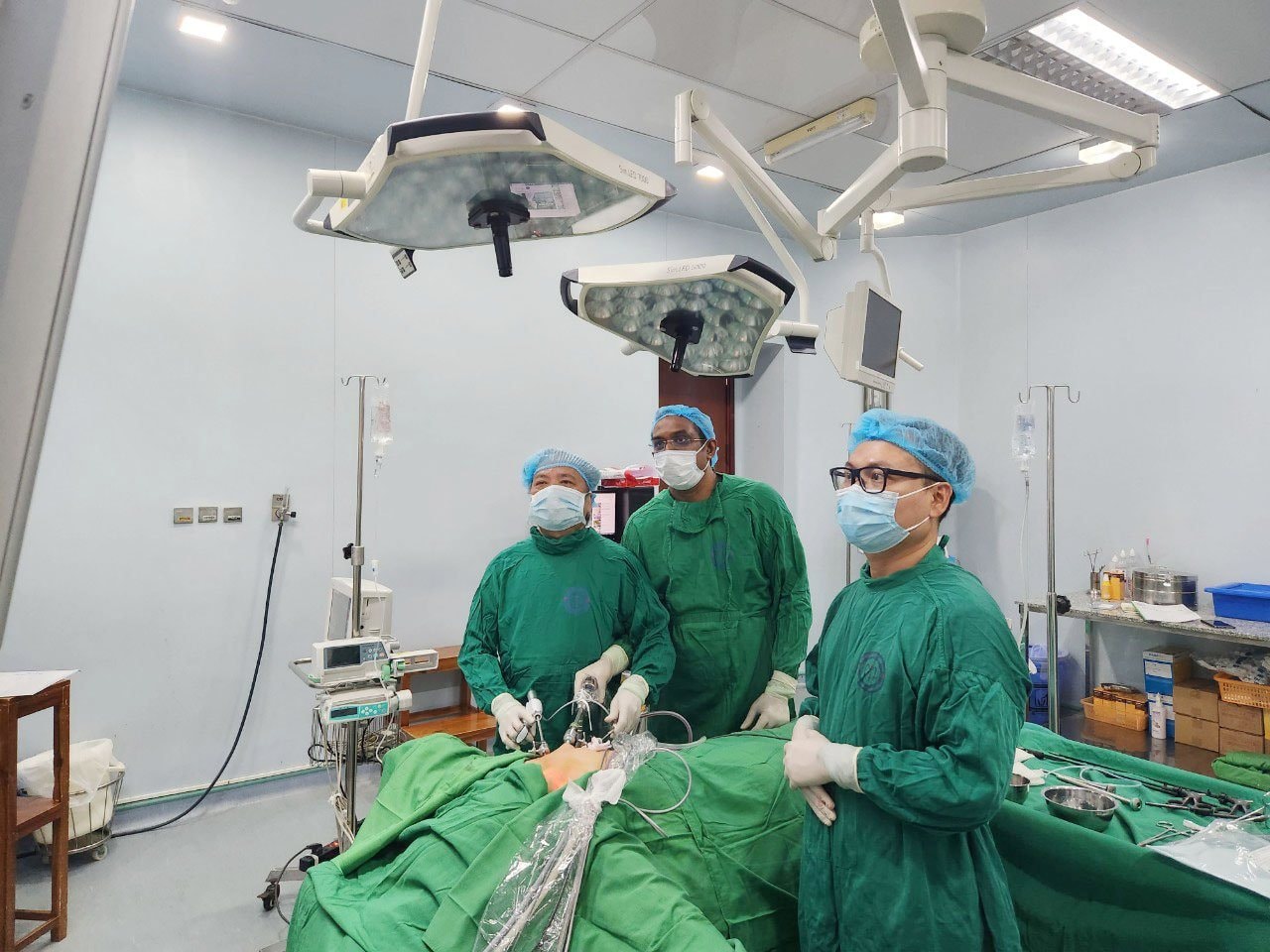
Một ca phẫu thuật mang tính biểu tượng thể hiện rõ kỹ thuật đỉnh cao của bác sĩ nước nhà là cuộc đại phẫu dài hơi lấy – ghép tạng vào đúng ngày 30 Tết vừa rồi, được thực hiện bởi hàng trăm các y bác sĩ của Bệnh viện trung ương Quân đội 108, Bệnh viện Phổi trung ương và nhiều bệnh viện khác.
Cụ thể, ngày 9/2 (30 Tết âm lịch), Bệnh viện trung ương Quân đội 108 đã huy động hơn 150 cán bộ nhân viên tham gia để thực hiện ca lấy – ghép đa tạng từ người cho chết não trong vòng 11 tiếng đồng hồ. Trước đó, Bệnh viện tiếp nhận một bệnh nhân nam (26 tuổi) bị chấn thương sọ não nặng do tai nạn giao thông. Các y bác sĩ đã nỗ lực điều trị, hồi sức tích cực tìm cơ hội sống cho bệnh nhân nhưng may mắn đã không đến với bệnh nhân.
Sau 3 ngày điều trị, bệnh nhân được chẩn đoán chết não. Sau khi nhận được thông tin về tình trạng của bệnh nhân và với tấm lòng thiện nguyện, nhân đạo, gia đình bệnh nhân đã đồng ý hiến mô, tạng để cứu sống nhiều bệnh nhân mắc bệnh hiểm nghèo khác.
Thiếu tướng, GS.TS Lê Hữu Song – Giám đốc Bệnh viện trung ương Quân đội 108 cho biết, đối với cuộc “đại phẫu thuật” này, Bệnh viện chủ động hoàn toàn về công tác tổ chức, điều phối và thực hiện. Bệnh viện đã huy động hơn 150 cán bộ nhân viên tham gia gồm chuyên gia của các chuyên ngành, các cơ quan làm công tác tổ chức, điều phối, hậu cần, trang bị, công nghệ thông tin, công tác xã hội… để lấy – ghép đồng thời các mô, tạng gồm: Tim, phổi, gan, thận, tụy, chi thể, giác mạc và tổ chức chu đáo công tác hậu sự cho người bệnh chết não hiến đa mô, tạng.
Đến chiều 30 Tết, những nhịp tim đầu tiên ở người nhận tim đã chạy trên màn hình theo dõi liên tục (monitor), cùng với các mô, tạng khác đang dần hồi sinh trong cơ thể của các bệnh nhân nhận gan, thận, thận – tuỵ, chi thể, trong niềm hân hoan, hạnh phúc của gia đình các bệnh nhân, của các thầy thuốc…
“Có lẽ ngày 30 Tết này chỉ xảy ra một lần trong đời đối với người thầy thuốc của Bệnh viện trung ương Quân đội 108 như tôi, kết thúc năm cũ để tiếp nối một năm mới, bắt đầu với nhiều cuộc đời được tái sinh” – Thiếu tướng, PGS.TS Phạm Nguyên Sơn – nguyên Phó Giám đốc Bệnh viện trung ương Quân đội 108 xúc động.
Trong khi đó, với phổi của bệnh nhân chết não nói trên, một cuộc đời khác cũng được hồi sinh nhờ sự nỗ lực của hơn 100 y bác sĩ tại Bệnh viện Phổi trung ương, Bệnh viện E, cùng nhiều bệnh viện.
Được biết, bệnh nhân được cấy ghép là sinh viên của một trường đại học và phải bỏ học giữa chừng vì không may mắc bệnh phổi giai đoạn cuối. Tình trạng người bệnh rất nặng, khả năng tử vong trong vòng vài tháng tới nếu không được ghép phổi. Người bệnh đã được quản lý, theo dõi tại Bệnh viện Phổi trung ương từ năm 2020 và chờ ghép phổi từ vài tháng nay vì 2 lá phổi tổn thương nghiêm trọng, tình trạng suy hô hấp nặng, tiên lượng tử vong cao.
Ngày 8/2, sau khi nhận được thông tin có phổi hiến từ Bệnh viện trung ương Quân đội 108, Bệnh viện Phổi trung ương đã kích hoạt khẩn cấp chương trình ghép phổi và tổ chức hội chẩn lựa chọn người bệnh được nhận tạng ngay trong đêm.
Bệnh viện Phổi trung ương đã huy động khoảng 80 nhân lực trực tiếp tham gia (và nhiều nhân lực khác sẵn sàng điều động, làm việc trực tuyến), đồng thời có sự phối hợp và hỗ trợ từ Trung tâm điều phối ghép tạng Quốc gia, Bệnh viện trung ương Quân đội 108, Bệnh viện E, Bệnh viện Hữu nghị Việt Xô, Bệnh viện Tim Hà Nội…
Ca phẫu thuật cũng được tiến hành vào ngày 9/2, kéo dài 12 giờ (từ 10 giờ tới 22 giờ) và thành công tốt đẹp ở mức cao nhất theo tiêu chuẩn của UCSF. Ca phẫu thuật đã được thực hiện chặt chẽ, bài bản theo quy trình tiêu chuẩn quốc tế từ Trung tâm ghép phổi UCSF – là 1 trong 9 trung tâm ghép phổi lớn và có uy tín nhất tại Mỹ.
14 giờ sau mổ, cô gái trẻ đã tỉnh, tự thở những hơi thở đầu tiên của hai lá phổi mới trong những giọt nước mắt hạnh phúc của cả người bệnh và thầy thuốc. Ngay trong ngày đầu tiên sau ghép phổi, người bệnh đã phục hồi tốt, các chỉ số hô hấp ổn định.
Được biết, đây là ca ghép phổi thứ 10 tại Việt Nam và là ca thứ 2 tại Bệnh viện Phổi trung ương. Trên thế giới, hiện có hơn 4.000 ca ghép phổi, trong đó Mỹ ghép hơn 2.000 ca, châu Âu ghép gần 2.000 ca, số còn lại ở châu Á có Trung Quốc, Hàn Quốc, Nhật Bản.
Phẫu thuật thai nhi khi còn… trong bụng mẹ
Vào ngày 4/1/2024, ê kíp thông tim can thiệp của Bệnh viện Nhi Đồng 1 đã phối hợp cùng ê kíp phẫu thuật của Bệnh viện Từ Dũ can thiệp thành công “thông tim trong bụng mẹ” một thai nhi mắc bệnh tim bẩm sinh nặng.
Cụ thể, theo bệnh sử, sản phụ L. (27 tuổi) lần đầu mang thai được chuyển đến theo dõi tại Bệnh viện Từ Dũ vì thai 32 tuần tuổi có bất thường nặng, tim bẩm sinh không có lỗ van động mạch phổi, thiểu sản thất phải.
Sau khi hội chẩn, các bác sĩ của Bệnh viện Nhi Đồng 1 và Bệnh viện Từ Dũ đã tiến hành thông tim can thiệp trong bào thai bán khẩn nhằm cứu sống thai nhi còn trong bụng mẹ.
Hai bệnh viện lên kế hoạch tỉ mỉ, sẵn sàng ê kíp hơn 15 người với 5 chuyên khoa, gồm sản, nhi sơ sinh, gây mê hồi sức, tim mạch, chẩn đoán hình ảnh.
Can thiệp bào thai mang lại kết quả cải thiện rất ngoạn mục, nhưng cũng đối diện nhiều nguy cơ trong và sau phẫu thuật. Sau can thiệp, siêu âm ghi nhận tim thai nhi vẫn hoạt động tốt. Thai phụ tiếp tục được hai bệnh viện phối hợp theo dõi thai kỳ.
“Trái tim em bé chỉ như quả dâu tây, phải đảm bảo chính xác tuyệt đối, bởi chỉ cần một sơ suất nhỏ có thể khiến tim ngừng đập ngay lập tức” – TS.BS Đỗ Nguyên Tín – Phó trưởng Khoa Tim mạch (Bệnh viện Nhi đồng 1), một trong những chuyên gia hàng đầu thế giới về can thiệp tim bẩm sinh, người trực tiếp thông tim cho biết.
Không dừng lại tại đó, chỉ 7 ngày sau, vào ngày 12/1, ê kíp bác sĩ Bệnh viện Từ Dũ và Nhi đồng 1 tiếp tục can thiệp thành công cho thai nhi mắc tim bẩm sinh rất nặng.
Bộ trưởng Bộ Y tế Đào Hồng Lan đánh giá, kết quả can thiệp với tỷ lệ thành công 100% mở ra hướng đi đột phá trong triển khai can thiệp tim bẩm sinh bào thai, mang lại niềm hạnh phúc cho nhiều gia đình, đặc biệt là các gia đình có hoàn cảnh khó khăn. Đây cũng là minh chứng cho tài năng và sự nỗ lực không mệt mỏi trong việc tiếp cận kỹ thuật y tế chuyên sâu, ứng dụng kỹ thuật công nghệ hiện đại trong y khoa.
Được biết, trên thế giới, chỉ một số nơi như Brazil, Ba Lan… thực hiện thành công kỹ thuật này. Các nước trong khu vực, đạt nhiều thành tựu y khoa như Singapore, Thái Lan… đều chưa triển khai thông tim bào thai.
Người nước ngoài tới Việt Nam chữa bệnh và học chữa bệnh
Thời gian qua, với sự tiến bộ vượt bậc của Y học trong nước, Việt Nam đã làm chủ nhiều kỹ thuật, được các chuyên gia quốc tế đánh giá cao, thu hút người Việt Nam sinh sống ở nước ngoài về quê hương thăm khám cũng như người nước ngoài đến Việt Nam điều trị những ca bệnh khó.
Chẳng hạn, khoảng 1 năm trở lại đây, Bệnh viện Hữu nghị Việt Đức đón nhận nhiều trường hợp người bệnh mổ áp xe hậu môn, rò hậu môn nhiều lần tại các nước như Ba Lan, Hungary, Nhật Bản, Anh, New Zealand… không khỏi, tái phát tìm đến Bệnh viện Hữu nghị Việt Đức điều trị. Trong khi đó, các bác sĩ tại Bệnh viện Xanh Pôn cũng đã điều trị một ca bệnh khó cho bệnh nhi 4 tuổi người Australia.
Theo đó, đầu tháng 10/2023, thấy con gái 4 tuổi bị đau bụng, đại tiện phân nhạt màu, gia đình quốc tịch Australia sinh sống tại Indonesia cho con đi khám, phát hiện u nang ống mật chủ, đường kính hơn 2cm.
Sau đó, gia đình tìm hiểu các cơ sở điều trị tốt nhất ở châu Âu, nhưng tỷ lệ mắc bệnh ở châu lục này ít nên đã đưa con sang Singapore tìm cơ hội vì nhận thấy bệnh u nang ống mật chủ rất phổ biến ở vùng Đông Á, Nam Á, Đông Nam Á. Nếu không phẫu thuật, nguy cơ cao bệnh nhân bị viêm mật, tắc mật, việm tuỵ, xơ gan.
Do không muốn con bị mổ mở nên gia đình đã đưa con đến Trung tâm Kỹ tuật cao (Bệnh viện Xanh Pôn) để được phẫu thuật nội soi 1 lỗ. Hiện chỉ có Việt Nam và Trung Quốc có thể thực hiện thường quy kỹ thuật này.
PGS.TS Trần Ngọc Sơn – Phó Giám đốc Bệnh viện Xanh Pôn thực hiện ca phẫu thuật này cho biết: Mổ nội soi một lỗ điều trị nang ống mật chủ ở trẻ em đánh dấu bước tiến của nền phẫu thuật nhi khoa nước ta và đã có một số bác sĩ nước ngoài đến Việt Nam tham khảo, học hỏi.
Được biết, từ năm 2011, PGS Sơn đã triển khai thành công kỹ thuật nội soi một lỗ điều trị nang ống mật chủ ở trẻ em. Kết quả này đã được báo cáo tại nhiều hội nghị ngoại khoa trên thế giới, đánh dấu bước tiến của nền phẫu thuật nhi Việt Nam và vang danh quốc tế. Đến nay, ông Sơn đã thực hiện phẫu thuật nội soi một lỗ điều trị cho hơn 300 bệnh nhi bị nang ống mật chủ với tỷ lệ biến chứng nhiễm trùng dưới 1%.
Theo ông Sơn, việc người nước ngoài biết đến và tin tưởng là một bước tiến mới, một sự chuyển biến rất tích cực và đáng tự hào đối với ngành y tế Việt Nam.
Còn tại Bệnh viện Nội tiết trung ương, 3 học viên người nước ngoài đến từ các nước Anzerbaijan và Ấn Độ đã đăng ký tham gia khóa học kỹ thuật mổ nội soi tuyến giáp “Dr Luong” tại cơ sở y tế này.
BS Pavithra Shanmugam – Trung tâm ung thư Apollo Proton Ấn Độ, một trong 3 học viên nói trên cho biết, đây là lần đầu tiên chị đến Việt Nam và “bất ngờ về trình độ chuyên môn, cũng như trang thiết bị hiện đại của y tế Việt Nam”.
“Ở Ấn Độ, tôi đã có cơ hội được học phương pháp nội soi tuyến giáp “Dr.Luong” này từ giáo sư của tôi cũng đồng thời là người từng được đào tạo từ kỹ thuật của BS Lương. Tôi cũng đã học về quy trình này trong thời gian ngắn tại Ấn Độ nhưng khi được tham gia khóa đào tạo trực tiếp tại Bệnh viện Nội tiết trung ương cùng với sự giúp đỡ của GS Lương, TS Hiệp, BS Sơn… trong các buổi phẫu thuật thực tế trên bệnh nhân mắc tuyến giáp tôi đã học hỏi được rất nhiều kinh nghiệm và giờ tôi sẵn sàng trở về nước thực hiện phương pháp Dr Lương với những gì đã được học tại đây”.
BS Vallam Karthik Chandra – Bệnh viện Medicover Ấn Độ – một học viên khác cũng chia sẻ, kỹ thuật mổ nội soi tuyến giáp của các bác sĩ Việt Nam có nhiều ưu điểm so với khu vực và cả trên thế giới. “Điều khiến tôi ấn tượng là ứng dụng phương pháp này bệnh nhân chỉ phải trả chi phí rất thấp so với các phương pháp khác” – chuyên gia này nói.
Phương pháp mổ nội soi tuyến giáp qua đường nách “Dr Luong” lần đầu áp dụng vào năm 2003, đến nay đã có hơn 300 giáo sư, bác sĩ đến từ các nước trong khu vực và trên thế giới tới Bệnh viện Nội tiết trung ương để học tập kỹ thuật mổ này. Hiện kỹ thuật đã được chuyển giao đến nhiều nước trong khu vực và trên thế giới như: Australia, Bồ Đào Nha, Singapore, Malaysia, Indonesia, Philippines, Thái Lan, Pakistan, Australia, Ấn Độ, Thổ Nhĩ Kỳ…
Hàng năm, PGS.TS Trần Ngọc Lương – “Cha đẻ” của kỹ thuật này cùng các cộng sự của mình tại Bệnh viện Nội tiết trung ương đã được nhiều Bệnh viện trong nước và khu vực cũng như trên thế giới mời đến để mổ trình diễn và thuyết giảng về phương pháp này.
Đối với riêng lĩnh vực ghép tạng của ngành Y Việt Nam, khoảng thời gian từ năm 2023 tới nay có thể được xem là một cột mốc mang tính lịch sử. Bởi, với hàng loạt những ca lấy và ghép tạng mang tầm vóc thế giới được thực hiện thành công trong thời gian này, năng lực của các y, bác sĩ Việt Nam đã ghi dấu trên bản đồ y khoa thế giới và là điểm sáng tại khu vực châu Á.
- Nhóm đối tượng được Quỹ Bảo hiểm y tế chi trả 100% chi phí khi đi khám chữa bệnh
- Trong ngày 8-11, hơn 680 bệnh nhân Covid-19 khỏi bệnh, xuất viện
- Bộ Y tế quy định tiêu chí bổ nhiệm Viện trưởng lĩnh vực y tế dự phòng, kiểm định, kiểm nghiệm
- Soi bàn chân mà thấy dấu hiệu này, cẩn thận gan suy hỏng, mất chức năng từ bao giờ
- Lãnh đạo tỉnh Bình Dương thăm và tặng quà tết các cơ sở y tế